孙斌医生的科普号
- 精选 静脉畸形
静脉畸形1.临床表现静脉畸形(Venousmalformation),旧称海绵状血管瘤,是静脉异常发育产生的静脉血管结构畸形。静脉畸形临床表现不一,从独立的皮肤静脉扩张,或局部海绵状肿块,到累及多组织和器官的混合型。出生时即存在,大部分可以被发现,少部分在幼年或青少年时才被发现。头、颈、颌面为好发部位,四肢、躯干次之。其生长速度与身体生长基本同步,不会自行退化,发病无性别差异。局部为柔软、压缩性、无搏动的包块。包块体积大小可随体位改变或静脉回流快慢而发生变化。有时可触及瘤体内有颗粒状静脉石。静脉血栓形成,表现为反复的局部疼痛和触痛。也可因血液淤滞于扩张静脉腔内造成消耗性凝血病。瘤体逐渐生长增大后,可引起沉重感和隐痛。位于眼睑、口唇、舌、口底、咽壁等部位的瘤体,常影响外观,并可引起相应的视力、吞咽、语音、呼吸等功能障碍;侵及关节腔可引起局部酸痛、屈伸异常。位于头、面、颈部者,可导致明显的外观畸形和器官移位;巨大的病灶还可导致面部骨骼发育异常。在肢体和躯干静脉畸形,因血流缓慢淤滞会出现病灶内血栓形成,可出现不同程度的疼痛,甚至引起功能障碍。2.治疗2.1硬化剂治疗(sclerotherapy)血管内硬化治疗是一种保守治疗方法,虽然能在一定程度上控制病变发展,但不能根治。目前常用的硬化剂有:复方尿素、平阳霉素、无水乙醇、泡沫硬化剂等。复方尿素为人体正常代谢产物,无毒副作用。平阳霉素、无水乙醇、泡沫硬化剂毒副作用大,可引起过敏性休克;无水乙醇如误入动脉系统,可能导致灾难性的组织器官、肢体坏死,甚至急性心肺功能衰竭等严重并发症。2.2手术手术完整切除病变组织可到达治愈目的。对于边界清晰的病灶,采用术前复方尿素血管内注射硬化瘤体联合手术切除的方法,具有能完整切除、术中出血少、不影响外观及功能、术后恢复快、复发率低、安全系数高等优点。对于累及多组织、器官的弥漫性甚至已致残的病例,可采取分期手术,从而达到改善外观、功能重建、降低致残率的治疗目的。2.3射频消融术射频消融术是一种创伤小、美容效果好的新技术,尤其在治疗颌面、颈部静脉畸形中更为明显。
孙斌 副主任医师 河南省人民医院 血管瘤外科20人已读 - 精选 动静脉畸形
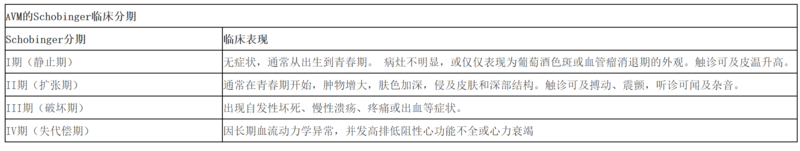
动静脉畸形1.临床表现动静脉畸形(Arteriovenousmalformation,AVM)是一种高流量的先天性血管畸形,由扩张的动脉和静脉组成,异常的动静脉之间缺乏正常毛细血管床。AVM发生率低,无性别差异。40%~60%的患者出生时即发现,易被误诊为毛细血管畸形或血管瘤。头颈部相对好发,其次为四肢、躯干和内脏。病灶表现为皮肤红斑、可见迂曲扩张呈串珠状的血管团快、皮温高、可触及搏动或振颤、可闻及血管杂音。局部可出现疼痛、溃疡或反复出血,严重者因长期血流动力学异常可致心力衰竭。晚期还引起外观畸形、重要组织器官受压、功能损害等。将动静脉畸形按照疾病进展的严重程度分为4期。2.治疗AVM治疗困难,复发率高。AVM治疗方式包括常规介入栓塞、无水乙醇介入治疗、外科手术和联合治疗。2.1.常规介入栓塞常规的介入栓塞剂可以是液体,如NBCA(nbutylcyanoacrylate)或Onyx等,也可以是固体,如明胶海绵粉、PVA(polyvinylalcohol)及弹簧圈等。因常规栓塞剂不能破坏血管内皮细胞,无法去除AVM病灶,绝大多数患者最终都会复发,复发率高达98%。但该治疗可减少术中出血。目前,常规介入栓塞主要用于术前准备。2.2无水乙醇介入栓塞治疗无水乙醇可破坏血管内皮细胞,治疗效果确切。但误栓可引起周围正常组织坏死、重要器官功能丧失(如失明),甚至因心肺衰竭而导致死亡。2.3外科手术外科手术是目前唯一能达根治目的治疗方法。早期、边界较清晰的动静脉畸形,彻底的手术切除可以实现病灶区域的长期稳定,不再复发。严重的、范围过大的可采用常规介入栓塞联合手术,以最大程度的改善外观、保留基本功能。但晚期和已导致严重并发症(如出血、疼痛或肢体坏死)的动静脉畸形,最终需要截肢。因此,动静脉畸形早发现、早诊断、早期手术治疗效果好,致残率、死亡率低。
 孙斌 副主任医师 河南省人民医院 血管瘤外科115人已读
孙斌 副主任医师 河南省人民医院 血管瘤外科115人已读 - 精选 淋巴管畸形
淋巴管畸形1.临床表现淋巴管畸形(Lymphaticmalformation,LM),以往称为“淋巴管瘤”,是常见的一种先天性脉管畸形疾病。根据淋巴管囊腔的大小将LM分为巨囊型、微囊型和混合型3型。巨囊型LM由1个或多个体积≥2cm3的囊腔构成(即以往所称的囊肿型或囊性水瘤),而微囊型LM则由多个体积<2cm3的囊腔构成(即以往的毛细管型和海绵型),二者兼而有之的则称为混合型LM。LM的发病率为1/4000~1/2000,尚未发现有性别和种族的差异。该病多在2岁前个体中发病,约50%患者出生时即发现罹患此病。LM可发生在身体具有淋巴管网的任何部位,约75%的病变发生在头、颈部,腋窝、腹股沟、纵隔、腹膜后次之,躯干及四肢最低。淋巴管畸形的临床表现受病变的类型、范围和深度的影响差异很大,可表现为皮肤黏膜上充满液体的小泡,或表现为巨大的肿物。2.治疗LM是淋巴系统的良性病变,生长缓慢、很少自然消退。但在遭受创伤、感染及发生囊内出血或不适当治疗后,常突然增大。若LM生长在特殊部位,则可能导致毁容、畸形、压迫重要器官引起功能障碍,还引起血小板明显减少、低纤维蛋白原血症及凝血功能障碍,造成长期后遗症,甚至危及生命。2.1手术治疗手术是LM最主要的治疗手段,早期手术可有效改善外观、保留功能,降低致残率。2.2硬化剂治疗硬化剂治疗效果相对较差,并发感染、出血风险高等。
孙斌 副主任医师 河南省人民医院 血管瘤外科27人已读 - 精选 了解血管瘤-血管瘤的概念与分类
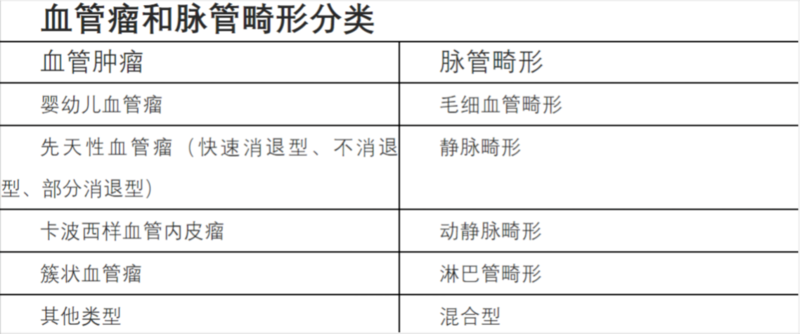
血管瘤的概念血管瘤是一种常见的先天性疾病,传统上将先天性血管病变统称为血管瘤。也就是说血管瘤是胎儿期已经发生的,出生后即被发现或随后逐渐被发现的血管病变。发病率高,据报道新生儿发病率约2%~3%。早产儿、低体重儿发病率更高,达到20%;大约80%的血管瘤是单发的,20%是多发的。可发生于人体的各个部位。最常发生在头颈部,约为50%~60%,以皮肤、皮下组织最为多见,其次可见于口腔粘膜、肌肉,也可发生于骨骼、内脏、大脑等重要组织和器官。血管瘤的分类传统分类:国内传统的分类是以1863年WirchowR提出的分型为基础,根据形态学为依据,把血管瘤分为毛细血管瘤、海绵状血管瘤和蔓状血管瘤三类。传统分类的优点:形象、直观。传统分类的缺点:该分类法难以反映血管瘤病变的本质。如同属于毛细血管瘤的草莓状血管瘤有自然消退的趋势,而葡萄酒斑血管瘤则终身存在。部分海绵状血管瘤有消退的趋势,但也有部分海绵状血管瘤持续发展终身等不足。现代的血管瘤分类是1982年Mulliken和Glowacki等提出的,新的分类法应用组织细胞培养、自体放射造影、免疫荧光测定、组织超微结构观察等技术,发现血管瘤组织内皮细胞有些增殖活跃,有些却相对稳定,与临床结合后,将形态学分类中的血管瘤划分为血管瘤与血管畸形两类。前者具有以内皮细胞增生和细胞密度增高为特征的增生期和消退期,后者是胚胎血管发生过程中的的结构异常,其管腔内皮细胞增殖率正常。1995年Waner和Suen等在前二者分类的基础上进行改善和补充,提出了脉管疾病的新分类,将血管畸形分为(1)微静脉畸形;(2)静脉畸形;(3)动静脉畸形;(4)淋巴管畸形;(5)混合畸形。这种生物学分类方法简单实用,已成为国际血管性疾病研究协会的正式分类方法。这种血管瘤和血管畸形的分类方法从血管病变的发生、发展的生物学特性以及临床特性方面区别各种血管病变,从而可促进对其病因学的研究和对血管病变的诊断、鉴别诊断、治疗方法的选择及判断预后等方面有更实际的临床指导作用。后于1992年,国际血管瘤和脉管畸形研究学会(TheInternationalSocietyfortheStudyofVascularAnomalies)ISSVA,在匈牙利布达佩斯成立,并在1996年制订了一套较为完善的分类系统,该分类系统也成为国际上各学科交流的共同分类基础。2014年4月,在澳大利亚墨尔本召开的第20届ISSVA大会上,提出了最新的分类。婴幼儿血管瘤(IH)婴幼儿血管瘤是指由胚胎期间的血管组织增生而形成的,以血管内皮细胞异常增生为特点,发生在皮肤和软组织的良性肿瘤。婴幼儿血管瘤一般出生后1周左右出现,男女发病比例约为1:3,在患儿1岁以内处于增殖期,1岁左右逐渐进入消退期,大多数婴幼儿血管瘤可完全消退。文献报道,1岁时血管瘤的消退率约为10%,5岁时约为50%,7岁时可达70%。最早期的皮损表现为充血性、擦伤样或毛细血管扩张性斑片。生后6个月为早期增殖期,瘤体迅速增殖,明显隆起皮肤表面,形成草莓样斑块或肿瘤,大小可达最终面积的80%。之后增殖变缓,6~9个月为晚期增殖期袁少数患儿增殖期会持续至1岁之后。瘤体最终在数年后逐渐消退。未经治疗的瘤体消退完成后有25%~69%的患儿残存皮肤及皮下组织退行性改变,包括瘢痕、萎缩、色素减退、毛细血管扩张和皮肤松弛。婴儿血管瘤治疗的目的是抑制血管内皮细胞增生,促进瘤体消退,减少瘤体残留物。先天性血管瘤(CH)先天性血管瘤,顾名思义就是出生后就存在的血管瘤。先天性血管瘤常常是单发的,颌面部是好发部位。是不常见的良性肿瘤,但是由于其相似的临床表现和质地,很容易与婴幼儿血管瘤混淆。先天性血管瘤分为三类:快速消退型、不消退型和部分消退型。其他血管肿瘤及卡-梅现象(KMP)1.1940年,由Kasabach和Merritt共同报道的“毛细血管瘤”伴发血小板减少性紫癜的首个病例。此后对于巨大血管瘤伴有血小板减少的病例被命名为Kasabach?Merrittsyndrome(KMS),后改名为Kasabach?Merrittphenomenon(KMP)。2.KMP是在脉管性疾病基础上伴发血小板减少、微血管溶血性贫血和消耗性凝血功能障碍的一类临床表现,其病程凶险,患者往往因凝血功能紊乱,败血症以及重要器官的损害而预后不佳。发病率很低,但死亡率高达20%~30%,最高达52%。3.KMP的主要病理类型是:卡波西样血管内皮瘤(KHE)和簇状血管瘤(TA)卡波西样血管内皮瘤(KHE)表现为四肢或躯干皮肤红斑蓝紫色或红褐色斑块边界不清可为结节状较之于IH色深暗较硬压之不褪色。簇状血管瘤(TA)表现为缓慢生长的红紫色斑结节性斑块等质地较硬多位于颈部上半身或肩部可伴有局部皮肤多汗多毛。
 孙斌 副主任医师 河南省人民医院 血管瘤外科57人已读
孙斌 副主任医师 河南省人民医院 血管瘤外科57人已读 - 精选 河南省人民医院血管瘤科
河南省血管瘤(畸形)诊疗中心——河南省人民医院血管瘤科,是全国首家血管瘤科专业病区,也是国内目前唯一的公立医院血管瘤(畸形)诊疗中心。河南省医学重点特色专科。目前开放床位82张,年门诊量15000余人,年住院病人2000余人,年手术量800余台。 中心拥有一支学历层次高、技术精湛的医护队伍,共有医护人员34人,其中,医生10人,护士24人;博士1人,硕士8人;高级职称2人,副高级职称2人,中级职称12人,初级职称18人。是郑州大学、山东大学、新乡医学院的硕士研究生培养点。 在血管瘤基础理论研究和临床诊疗、科研工作中,借鉴国外的先进理论和经验,进行了血管瘤概念、诊断、临床分类及其治疗方法的研究,逐步形成了局部尿素注射、选择性动脉置管尿素介入治疗、及不同方式的手术、激光和光动力治疗等较为系统、科学、有效、毒副作用小的综合治疗方法,取得了良好的治疗效果,受到了中央电视台、健康报及省内多家新闻媒体的报道,2002年1月31日、2004年5月10日及2011年5月14日三次应邀在中央电视台《健康之路》节目中作有关血管瘤治疗的专题讲座。收治了来自全国30多个省市、自治区、香港特别行政区及日本、罗马尼亚等国内外患者6万余例,诊断和治疗水平均处于国内领先水平。
孙斌 副主任医师 河南省人民医院 血管瘤外科4284人已读 - 精选 尿素治疗婴幼儿血管瘤(草莓状血管瘤)
婴幼儿血管瘤 1、一般情况:新生婴幼儿中,婴幼儿血管瘤是最常见的血管瘤。婴幼儿血管瘤属于脉管性肿瘤的一类,具有固定的生长周期——瘤体在出生后1~2周内发现,在第一年内快速生长(80%的血管瘤于5月龄左右停止生长,最迟 1 岁时达到最大尺寸),随后进入缓慢的消退期(一般持续至5~10岁,有些甚至更长)。即可以将婴幼儿血管瘤的病程分成三个时期:生长期、静止期、消退期。血管瘤的总发病率约为1%~12%,1岁之前的发病率高,达10% ~20% 。女孩的发病率是男孩的3倍,早产儿和低体重婴儿的发病率要高于正常胎儿。绝大部分的血管瘤生后或者生后1周内出现。2、临床表现婴幼儿血管瘤好发于头颈部(60%),其次是躯干(25%) 和四肢(15%),外阴也是好发部位之一。 大部分(80%)的血管瘤为单发,少数为节段型、未定型和多发型。 即使多发性血管瘤,血管瘤的数量也常少于 10 个。婴幼儿血管瘤初起多表现为毛细血管扩张斑、淡白色斑、红斑,周围可以绕以白晕,少部分表现为青斑或者抓痕。生长期时表现各异,多为丘疹、结节、斑块,色红。消退期时皮损中央首先出现颜色变浅,硬度减少,之后整个血管瘤逐渐变淡、变平、变软。3、并发症约有40%的婴幼儿血管瘤可发生并发症,并发症的发生于瘤体位置、大小、生长速度不同。 并发症可以是功能性的,也可以是器质性的,常见溃疡、出血、感染、心力衰竭、视力受损、气道阻塞、喂养困难、外耳道阻塞等。尿素是人体的一种正常代谢产物,对人体无明显的毒、副作用。高浓度的尿素可使病变的血管内皮细胞萎缩、退化。尿素是人体的一种正常代谢产物,对人体无明显的毒、副作用。高浓度的尿素可使病变的血管内皮细胞萎缩、退化。目前尿素局部注射治疗婴幼儿血管瘤(草莓状血管瘤)是河南省人民医院血管瘤科特色治疗方法,对于患儿无任何毒副作用,与目前口服普萘洛尔(心得安,一般需要口服药物6个月以上期间需要检测电解质、心率、血糖;并且期间如果有呼吸系统疾病以及腹泻等情况需要停药,停药后有反弹报道)以及激光(局部瘤体以及皮肤有损伤,易残留瘢痕)等治疗方法相比较简单有效,并且不会残留瘢痕。
孙斌 副主任医师 河南省人民医院 血管瘤外科5220人已读 - 精选 光动力(PDT)治疗鲜红斑痣(葡萄酒斑样血管瘤PWS)
一、概 念 鲜红斑痣又称葡萄酒样痣,俗称胎记,常常于生后或生后不久出现。损害为淡红或紫红色的斑片,不突出皮肤,表面平滑,压之褪色,外形不规则,常见 于面部、颈部,头皮等处,也可见于上下肢、前胸部或手掌、手背等身体其它部位。随年龄增长,红斑颜色会加深,面积增大,但与面部的比例往往不发生变化,表 面可有结节或疣状增生。鲜红斑痣也可伴有唇部增厚或病侧面部明显高于对侧或其它某些器官的损害,如伴有青光眼、癫痫等症状的 Sturge-Weber 综合症和伴有患侧肢体粗而长等症状的 Klipple-Trenaunay 综合症。组织病理主要变现为真皮浅层毛细血管异常扩张,管壁薄弱,但内皮细胞不增生。二、 PDT 治疗鲜红斑痣作用原理 过去采用了 各种各样的治疗方法如外科植皮、 X线、同位素、冷冻、电灼、各种外用药、磁疗和多种( CO 2 、YAG、氩离子、铜蒸汽、KTP )激光治疗,但均因会损伤皮肤遗留疤痕或无法消除病变而难以为患者接受。直到近年来可调脉冲染料激光的问世,一方面因激光的输出波长能为血红蛋白吸收,另 一方面,因具有选择性的光热解作用,避免了热量的集聚,从而减少了对皮肤的损害,可达到无疤痕褪色的较理想的疗效。但该设备价格昂贵,需进口,而且通过国 内一些医疗机构近几年的临床实践发现可调脉冲染料激光只对部分类型的鲜红斑痣患者有效,对于较严重的病变效果不佳,操作不慎仍可遗留瘢痕。因此尚非理想。 光动力疗法治疗恶性肿瘤已有20余年,在PDT 治癌机制的研究中发现,除肿瘤细胞被破坏外,还伴有供给肿瘤组织的血管的阻塞即能引起肿瘤微血管的光敏损伤。三、鲜红斑痣的临床分类 根据鲜红斑痣病变情况及 PDT 治疗需要,可以将其分为三种类型六个等级。⑴ 粉红型红斑颜色为粉红色,此类多见于儿童,病变程度属于 1 级 如发暗红属 2 级,深红则为 3 级 ; ⑵ 紫红型红斑颜色为紫红色,多见于成年人,按颜色深浅又可分为浅紫和深紫,病变程度属于 4 级和 5 级 ; ⑶ 增厚型红斑多为深紫色,表面增厚,可略微突出皮肤,严重者表面可有疣状结节生长,易触后出血,常自觉发痒。多见于年龄较大者,病变分级属于 6 级。正确的病变分型与分级,是治疗时确定照射剂量及光敏剂给药量的重要依据。
孙斌 副主任医师 河南省人民医院 血管瘤外科3684人已读





